突发胸痛、胸闷、呼吸困难警惕心源性休克
摘要:患者因出现胸痛、胸闷、呼吸困难、心慌,伴大汗淋漓的症状,就诊于当地医院,检查为急性前壁心肌梗死,给予简单治疗后转至我院。经对其检查诊断对其进行了急诊PCI及药物基础治疗。经过治疗后现患者架植入成功,症状缓解,生命体征恢复平稳。
一、初次面诊
患者4小时前无明显诱因出现胸痛、胸闷、呼吸困难、心慌,伴大汗淋漓,无放射痛,无恶心呕吐,症状持续不缓解,就诊于当地医院,急查心电图、心肌酶后诊断为“急性前壁心肌梗死”,立即予“阿司匹林肠溶片、氯吡格雷片”负荷量口服,后救护车准备转入我院。
转院前患者突然出现晕厥、意识丧失,心率、血压测不出,立即予心肺复苏、静脉推注肾上腺素、阿托品等抢救措施,约15分钟意识恢复。后救护车送至我院。查体:心率:106次/分血压:80/50mmHg口唇轻度发绀,双肺听诊呼吸音粗,两肺未闻及湿性啰音。心率106次/分,心律齐,各瓣膜听诊区未闻及杂音,无心包摩擦音,双下肢无凹陷性水肿。
既往有“高血压病”病史10年,最高血压180/120mmHg,间断口服降压药(具体不详),血压控制在140-160/80-110mmHg。有“高血脂症”病史6余年,未予相关治疗;有“支气管哮喘”病史20余年,间断吸入“沙丁胺醇、沙美特罗替卡松粉吸入剂”等,每于冬季发作频繁。
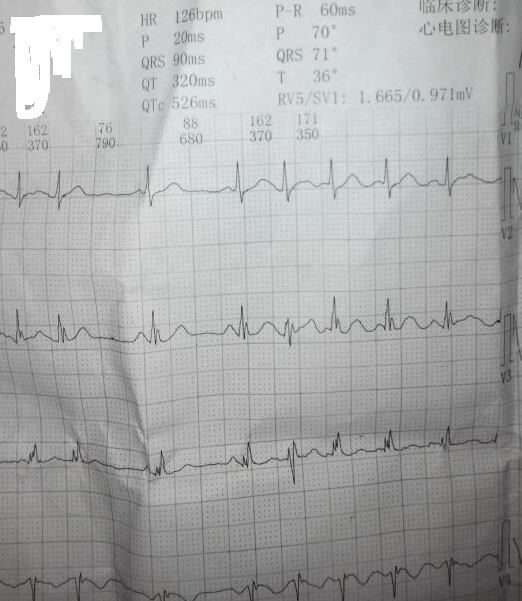
入院完善检查:心电图(如下图)提示:心率111bpm,I、aVL导联,II、III、aVF导联ST段呈弓背向上抬高,V1-V6导联ST段抬高。心肌标志物(当地医院,发病约2小时):TNT0.58ng/ml,CKMB133ng/ml。
二、治疗经过
入院诊断:心肺复苏术后冠状动脉粥样硬化性心脏病急性广泛前壁心肌梗死侧壁、下壁心肌梗死心源性休克Killip4级高血压3级(很高危组)高脂血症
治疗策略及过程:
患者考虑急性心梗伴心源性休克诊断明确,伴血流动力学不稳定,故首选选择再灌注治疗,故急诊双绕行PCI,给予补液、扩容、升压药物(去甲肾上腺素)维持下,开始手术治疗,造影术示:LAD6段闭塞,LCX11段闭塞,RCA2段狭窄75%,RCA3段狭窄50%,
PCI策略:心电图提示前壁心梗,故考虑此次心梗罪犯血管更可能为前降支,故先行前降支PCI,导丝顺利通过,予前降支行血栓抽吸、球囊预扩,后植入支架1枚,复查造影术示:前降支支架在位,贴壁良好,血流Ⅲ级。此时:患者开始出现气短、不能平卧等症状,无IABP支持,继续手术可能出现心功能恶化,予呋塞米后下台,回旋支病变未继续处理,术后返回CCU病房重症监护治疗。
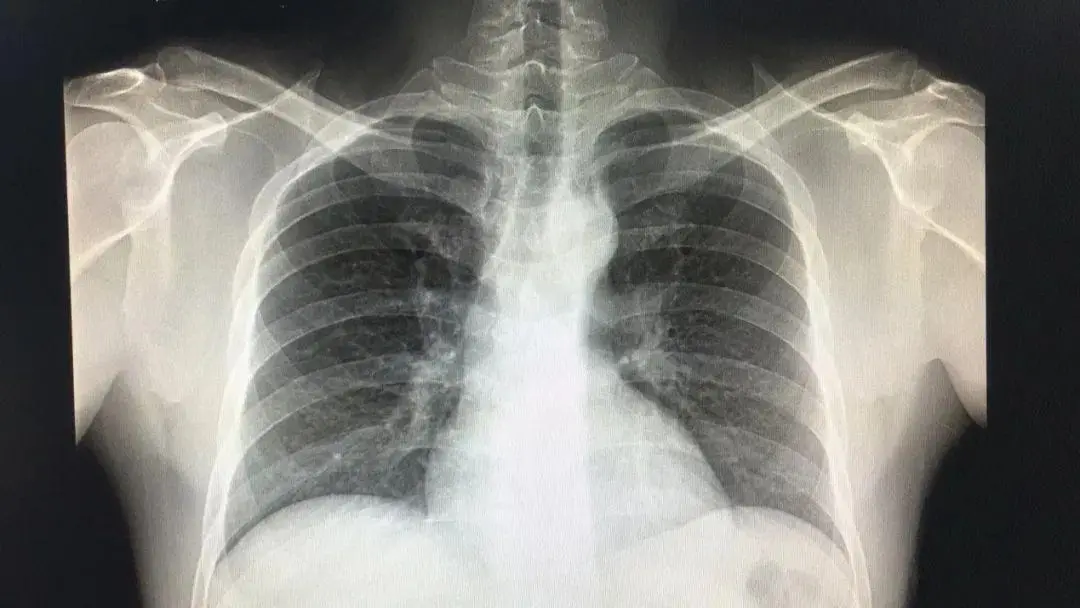
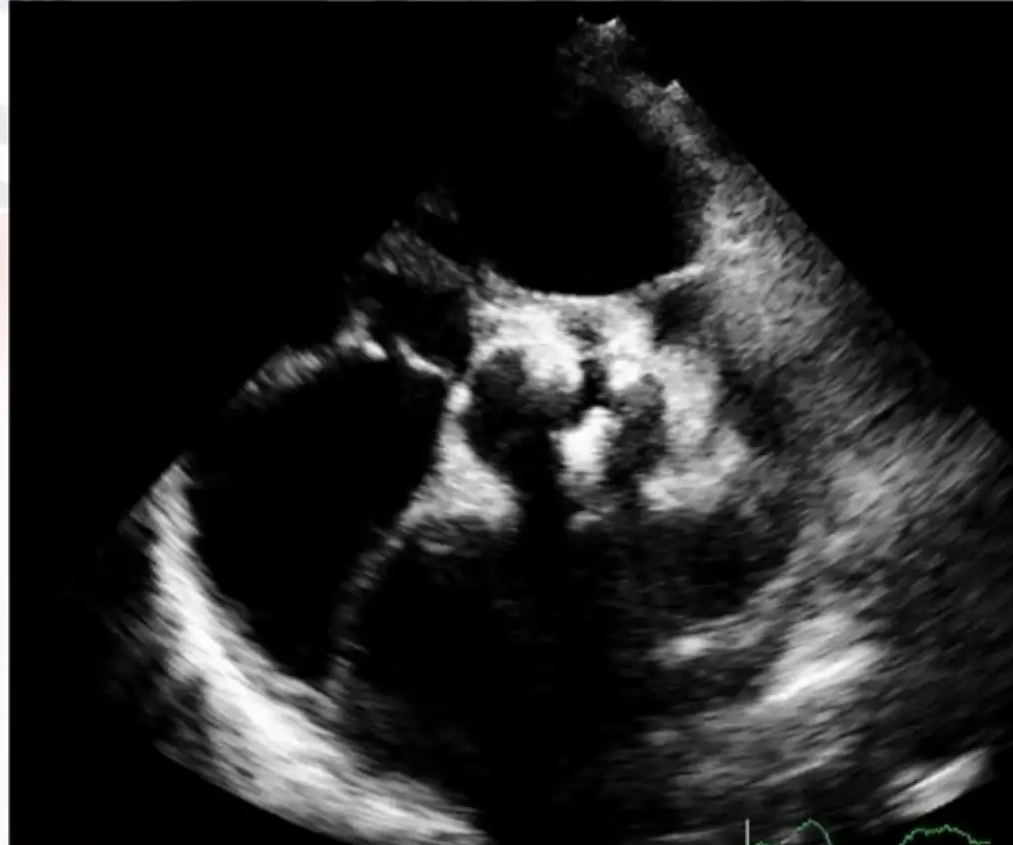
术后复查:心肌标志物:TNT>83ng/ml,Myo381.3ng/ml,CKMB>300ng/ml;NT-ProBNP:363.8pg/ml;血气分析:PH7.23,PCO260mmHg,PO250mmHg,Lac9.6mmol/L,Na134mmol/L—II型呼吸衰竭呼吸性酸中毒;胸部X线(如下图)提示:两肺纹理增粗,肺水肿表现。心脏超声(如下图):左房、左室大,左室前壁、下壁博幅减低,左室收缩功能下降(EF30%),二、三尖瓣轻度返流,主动脉瓣轻度返流。


返回CCU病房后约半小时:患者突然出现烦躁、呼吸困难、无法平卧、喘憋、周身汗出,咯粉红色泡沫样痰。查体:R:30次/分,Bp:121/86mmHg(去甲肾上腺素维持下),SO274-86%(鼻导管3L/min吸氧)。烦躁,端坐呼吸,口唇发绀。双肺呼吸音粗,双肺满布湿啰音、可闻及哮鸣音。心率111次/分,律齐,各瓣膜听诊区无病理性杂音。腹部膨隆,腹软,无压痛反跳痛,肝脾肋下未触及。双下肢无水肿。考虑:急性左心衰;即刻给予:静脉药物治疗:冻干重组人脑利钠肽负荷量静推,持续泵输;去甲肾上腺素持续泵输;盐酸吗啡注射液静推;呋塞米静推;盐酸氨溴索静滴;甲泼尼龙琥珀酸钠稀释后静推;盐酸替罗非班静滴;低分子肝素皮下注射。
后仍延续上述治疗方案,仍用无创呼吸机,患者烦躁、呼吸困难、咳嗽咳痰好转逐渐好转,可配合无创呼吸机。生命体征逐渐平稳,复查血气:PH7.37,PCO237mmHg,PO264mmHg,Lac6.1mmol/L—较前明显好转。
此后3-5天左右,患者精神明显好转,无胸痛、心慌,气短明显好转,生命体征平稳(HR:70-90bpm,BP85-100/60-70mmHg),查体未见明显异常。
三、治疗效果
术后7天复查:X线:心、肺、膈未见明显异常(如下图)。心脏超声(如下图):主动脉硬化,左房、左室大,左室前壁、下壁、侧壁博幅减低,左室收缩功能正常偏低(EF50%),二、三尖瓣轻度返流,主动脉瓣轻度返流。血液指标:心肌标志物:TNT0.07ng/ml;NT-ProBNP:1187pg/ml;血气分析:PH7.45,PCO238mmHg,PO280mmHg,Lac1.5mmol/L,好转出院,患者因经济原因,暂拒绝继续回旋支PCI治疗,建议择期再次行回旋支PCI治疗,术后继续加强心脏康复治疗。
四、注意事项
持续加强给予抗血小板聚集、调脂、稳定斑块、控制心室率、抑制心脏重构、利尿、严格控制出入量、吸氧、改善呼吸功能、化痰等治疗。
嘱清淡饮食、适当限制活动,持续监测血压、心率、出入量等治疗。
注意按医嘱按时服药,严格控制血脂水平,延缓冠状动脉斑块形成,有效预防和治疗冠心病复发,患者多血管病变,回旋支尚未完全血运重建,建议1月后再次行回旋支PCI治疗,术后需长期口服药物治疗,对于高血压、糖尿病等并发症患者,应同时进行降压降糖治疗,严格低盐、低脂饮食,适当活动。
五、个人感悟
心力衰竭是急性较大面积心肌梗死十分常见和重要的并发症之一,心肌梗死导致心肌收缩功能减低,引起心排血量下降和外周灌注不足,左室舒张末期容量的增加或左室顺应性下降造成左房压升高,临床就会出现心力衰竭,急性心肌梗死患者冠状动脉的血液循环急聚受阻,左心室处在缺氧缺血状态,使得患者心肌受损严重,心搏出量减少,从而导致心源性休克的出现,主要表现为患者心输出量骤减,器官灌注减少。近年来由于监护病房在各级医院的广泛建立和对早期急性心肌梗塞患者并发心律失常的高度警惕及有效治疗,因心律失常致死者的数量已明显减少。相反地,在急性心肌梗塞的死亡原因中,心力衰竭变得更加突出。因此,急性心肌梗塞并发心力衰竭甚或心源性休克的正确诊断和有效治疗,已成为降低急性心肌梗塞病死率的关键问题。
本例患者急性大面积心肌梗死,合并心衰、心源性休克诊断明确,死亡率极高,急诊双绕行尽早行PCI治疗,最大程度改善了冠脉血液循环是抢救成功最重要的一步。同时尽早使用冻干重组人脑利钠肽(新活素)、利尿剂等药物,积极预防心衰的持续性加重,对于合并呼吸衰竭、肺水肿者,尽早应用了无创呼吸机等抢救措施,抢救成功,有效的改善了患者预后;同时注重对冠心病合并心衰的后期治疗,除了在院期间严格监测心率血压等指标,尽早靶剂量使用B受体阻滞剂、ACEI/ARB或ARNI类药物,可显著改善临床预后,患者达到最大的临床获益。


